O sarampo é uma doença infecciosa aguda, de natureza viral, grave, transmitida pela fala, tosse e espirro, e extremamente contagiosa, mas que pode ser prevenida pela vacina. Pode ser contraída por pessoas de qualquer idade. As complicações infecciosas contribuem para a gravidade da doença, particularmente em crianças desnutridas e menores de um ano de idade. Em algumas partes do mundo, a doença é uma das principais causas de morbimortalidade entre crianças menores de 5 anos de idade.
O comportamento endêmico do sarampo varia, de um local para outro, e depende basicamente da relação entre o grau de imunidade e a suscetibilidade da população, além da circulação do vírus na área.
Em 2016, o Brasil recebeu da Organização Pan-Americana da Saúde (OPAS) o certificado de eliminação da circulação do vírus do sarampo. Atualmente, o país enfrenta dois surtos de sarampo, em Roraima e Amazonas. Além disso, alguns casos isolados e relacionados à importação foram identificados em São Paulo, Rio Grande do Sul, Rondônia e Rio de Janeiro.
Principais sinais:
- Febre alta, acima de 38,5°C;
- Dor de cabeça;
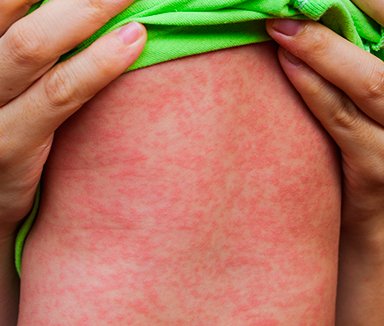
- Manchas vermelhas, que surgem primeiro no rosto e atrás das orelhas, e, em seguida, se espalham pelo corpo
- Tosse;
- Coriza;
- Conjuntivite;
- Manchas brancas que aparecem na mucosa bucal conhecida como sinal de koplik, que antecede de 1 a 2 dias antes do aparecimento das manchas vermelhas
Diagnóstico diferencial
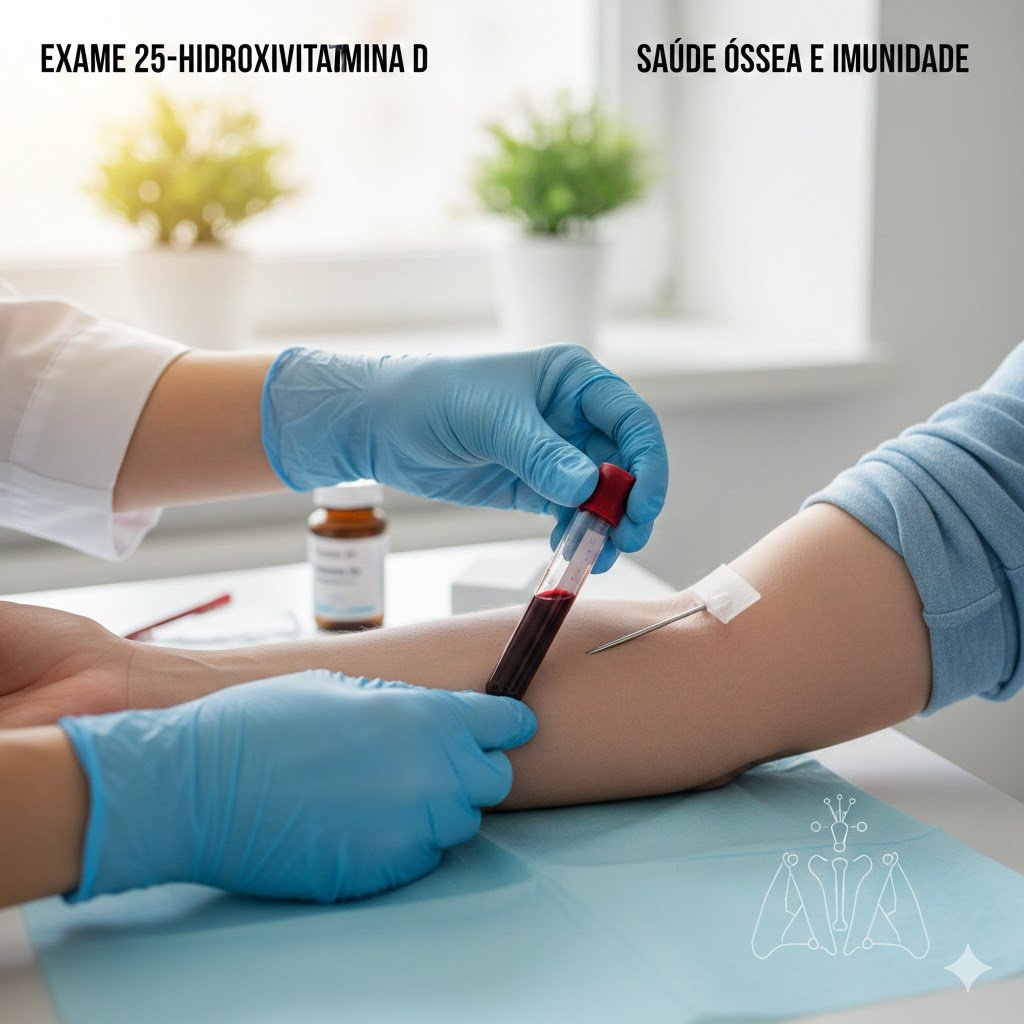
Realizado mediante detecção de anticorpos IgM no sangue, na fase aguda da doença, desde os primeiros dias até 4 semanas após o aparecimento do exantema. Os anticorpos específicos da classe IgG podem, eventualmente, aparecer na fase aguda da doença e costumam ser detectados muitos anos após a infecção.
Para detecção de anticorpos, são utilizadas as seguintes técnicas:
- • Ensaio imunoenzimático (ELSIA), para dosagem de IgM e IgG – utilizado pela rede laboratorial de saúde pública no Brasil;
- • Inibição de hemoaglutinação (HI), para dosagem de anticorpos totais;
- • Imunofluorescência, para dosagem de IgM e IgG; e
Todos os testes têm sensibilidade e especificidade entre 85 e 98%.
É imprescindível assegurar a coleta de amostras de sangue de casos suspeitos, sempre que possível no primeiro atendimento.
Amostras coletadas entre o 1º e o 2º dia do aparecimento do exantema são consideradas amostras oportunas (S1). As coletadas após o 28º dia são consideradas tardias, mas mesmo assim, devem ser enviadas ao laboratório.
Os testes de IgM com resultado reagente ou inconclusivo, independentemente da suspeita, deve ser notificado imediatamente para a continuidade da investigação e coleta da segunda amostra de sangue (S2), que é obrigatória para a classificação final dos casos. Ela deverá ser realizada entre 20 e 25 dias após a data da primeira coleta.
Os casos suspeitos estão sujeitos a dúvidas diagnósticas, devido a:
- • Dificuldade em reconhecer o sarampo entre outras doenças exantemáticas com quadro clínico semelhante, com possibilidade de se apresentarem reações cruzadas relacionadas ao diagnóstico laboratorial;
- • Aparecimento de resultados laboratoriais falso – positivos; e
- • Casos com história vacinal fora do período previsto para evento adverso.
Também é necessária a coleta de espécimes clínicos para a identificação viral, a fim de se conhecer o genótipo do vírus, diferenciar um caso autóctone de um caso importado e diferencial o vírus selvagem do vacinal. O vírus do sarampo pode ser identificado na urina, nas secreções nasofaringes, no sangue, no líquor ou em tecidos do corpo pela técnica de reação em cadeia da polimerase (PCR).
As amostras dos espécimes clínicos devem ser coletadas até o 5º dia a partir do início do exantema – preferencialmente, nos três primeiros dias. Em casos esporádicos, o período de coleta pode se estender, aproveitando a oportunidade de coleta das amostras para identificação viral.
A conduta para classificar um caso suspeito de sarampo, a partir da interpretação do resultado dos exames sorológicos, tem relação direta com o período quando a amostra foi coletada (oportuna ou tardia).